I- DEFINITION
L'escarre est une lésion cutanée d'origine ischémique (diminution de la vascularisation des tissus) liée à une compression des tissus mous entre un plan dur et les saillies osseuses.(Définition établie en 1989 par le National Pressure Ulcer Advisory Panel).
L'escarre est décrite aussi comme une "plaie" de dedans en dehors.
II- DIFFERENTS TYPES D'ESCARRES
L'escarre "accidentelle" liée à un trouble temporaire de la mobilité et/ou de la conscience.
L'escarre "neurologique" conséquence d'une pathologie chronique, motrice et et/ou sensitive (sacrée ou trochantéreinne).
L'escarre "plurifactorielle" du sujet confiné au lit et/ou au fauteuil, polypathologique, en réanimation, en gériatrie ou en soin palliatif.
III- FACTEURS FAVORISANTS
Facteurs mécaniques
Facteurs cliniques
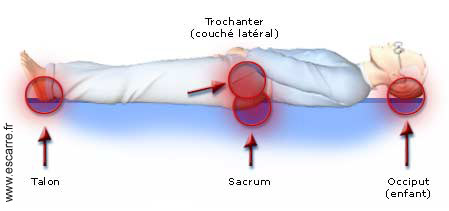
IV- LOCALISATION DES ESCARRES
C'est l'escarre la plus fréquente chez le paraplégique.

V- CLASSIFICATION DE L'ESCARRE
Les escarres sont divisées en 4 stades. Il est important de considérer les 4 stades comme 4 manifestations de l'escarre, et non comme 4 phases qui se suivent nécessairement. Chez certains patients, une escarre peut commencer par une phlyctène ou par une plaie superficielle, voire même une lésion en profondeur (par exemple, une plaque nécrotique noire au talon). Une escarre peut parfois se développer en tache noire nécrosée (escarre en profondeur).
La formation de l'escarre se fait de dedans en dehors. La plaie est donc plus importante en profondeur.
La pression des tissus arrête la circulation du sang, ce qui empêche l'apport en o2 (anoxie), d'éléments nutritifs et l'élimination des déchets.
Stade 0
Stade de la menace (elle est réversible si on s'en occupe à temps).
Rougeur qui blanchit à la pression du doigt , elle disparaît aux changements de position.
https://i.servimg.com/u/f34/15/24/64/91/stade010.jpg
Stade 1
Erythème (elle est réversible si on s'en occupe à temps).
Rougeur de la peau ne disparaît pas à la pression du doigt.
https://i.servimg.com/u/f34/15/24/64/91/escarr10.jpg
Stade 2
Lésion cutanée partielle.
Touche l'épiderme et le derme: abrasion, ulcération superficielle, plhyctène.
https://i.servimg.com/u/f34/15/24/64/91/escarr11.jpg
Stade 3
Ulcération profonde.
Nécrose de la totalité de la peau sans dépasser le fascia des muscles.
https://i.servimg.com/u/f34/15/24/64/91/escarr12.jpg
Stade 4
Perte de substance.
Nécrose profonde: os, tendon, articulation, muscle.
https://i.servimg.com/u/f34/15/24/64/91/escarr13.jpg
Dernière édition par greuillou07 le Mar 2 Oct - 6:42, édité 2 fois